آیا این مطلب برای شما مفید است؟
مراقبت از نوزاد، با تولد او شروع نمیشود؛ این فرایندِ توأم با عشق، در طول بارداری نیز جریان دارد. والدینی که دارای آمادگی لازم برای قبول مسئولیت پرورش فرزند هستند، به خوبی میدانند در 9 ماه حاملگی باید مجموعه اقداماتی معروف به «غربالگری در بارداری» را انجام دهند.
سهلانگاری و غفلت در این باره، احتمال تولد نوزادانی با نواقص مادرزادی و مشکلات جسمی را افزایش میدهد.
اگر علاقمندید، بدانید: انواع غربالگری در بارداری کدامند؟ چه زمانی باید انجام شوند؟
نتایج حاصل از آنها چقدر قابل اعتماد است؟ چه مادرانی باید تحت این غربالگریها قرار بگیرند؟ هزینه انجام آنها چقدر است؟ و... . تا انتهای این مطلب ما را همراهی کنید.
آیا مادران باردار باید تمام روشهای غربالگری بارداری را انجام دهند؟
انواع غربالگری در بارداری برای تمام مادران قابل انجام است؛ توصیه میشود همه خانمها «غربالگری سه ماهه اول حاملگی» را انجام دهند. در صورتی که در دسته پُر خطر یا حاملگی با ریسک بالا قرار بگیرند، آنگاه پزشک برای تشخیص دقیقتر، انواع تخصصیتری از غربالگری را تجویز خواهد کرد.
در این میان، برخی زنان به دلیل شرایط ویژهای که دارند (مانند سابقه خانوادگی ابتلا به بیماریهای ژنتیکی، مبتلا بودن به برخی بیماریها و...)، بیشتر در معرض خطرِ تولد فرزندانی با ناهنجاریهای کروموزمی، ژنتیکی و بهطور کلی، نواقص مادرزادی هستند؛ از این رو، حتما باید غربالگریها را به منظور تشخیص به موقع مشکلات جنین انجام دهند.
به یاد داشته باشید، هر کدام از انواع غربالگری در بارداری، برای شناسایی و تشخیص نوع خاصی از مشکلات به کار میرود. به این معنی که لازم نیست همه انواع آن را انجام دهید. برای مثال اگر در سونوگرافی سلامت قلب تأیید شود، دیگر نیاز به انجام غربالگری اکوکاردیوگرافی نیست.
انواع روشهای غربالگری در بارداری
در طول 9 ماهه حاملگی، لازم است از مزایای غربالگریها بهرهمند شوید؛ این روشها میتوانند احتمال وجود مشکلات در تکامل و رشد جنین را تخمین بزنند. همچنین، در انواع تهاجمی آن، امکان تشخیص دقیق اختلال امکانپذیر است. بهطور کلی، انواع غربالگری در بارداری، در سه ماهه اول، سه ماهه دوم و سه ماهه سوم قابل انجام هستند. انواع آن به شرح زیر است:
-
انواع روشهای غیر تهاجمی غربالگری در بارداری
این روشها برای مادر و جنین خطری ندارند، زیرا بدون نیاز به نمونه گیری از مایع یا بافت سلولی جنین انجام میشوند؛ به همین علت، در دسته انواع غیر تهاجمی غربالگری قرار میگیرند.
رایجترین و مؤثرترین آنها عبارتند از:-
تست سِرُم خون مادر
در این غربالگری، دو ماده مهم یعنی پروتئین A پلاسمای مرتبط با بارداری (PPAP-A) و هورمون HCG (یا گنادوتروپین جفتی انسان) بررسی میشوند. پروتئین A و هورمون HCG، در ابتدای حاملگی توسط جفت جنین تولید میشوند؛ در صورتی که مقدار آنها در سطح غیر طبیعی قرار داشته باشد، احتمال ابتلای جنین به اختلالات کروموزومی افزایش مییابد.
سه ماهه اول حاملگی، زمان مناسب برای انجام این آزمایشهاست. در مادرانی که بعد از انجام غربالگریهای سه ماهه اول، در گروه پر خطر قرار بگیرند، لازم است غربالگری هورمون HCG، یکبار دیگر در هفتههای 15 تا 20 تکرار شود. -
سونوگرافی اِن تی
در سونوگرافی ان تی یا شفافیت نوکال (Nuchal Translucency)، ناحیه پشت گردن جنین از نظر افزایش مایع یا ضخامت آن، بررسی میشود. از این رو، به نام غربالگری شفافیت پس گردنی جنین نیز شناخته میشود. در سه ماهه اول یعنی، بین هفته 11 تا هفته 13 + 6 روز، بهترین زمان برای انجام آن است. بالا بودن ضخامت پشت گردن در جنین، احتمال ابتلای او به اختلالات ژنتیکی و کروموزومی مانند سندرم داون را افزیش میدهد. -
سونوگرافی اِن بی
از آنجایی که در جنینهای مبتلا به اختلالات کروموزومی مانند سندرم داون، استخوان تیغه بینی تشکیل نمیشود، انجام سونوگرافی NB به منظور تعیین استخوان بینی (Nasal Bone) در جنین ضروریست. بهترین زمان انجام آن، بین هفته 11 و هفته 13 + 6 روز است و معمولا همزمان با سونوگرافی NT قابل انجام است. -
سونوگرافی آنومالی یا اسکن اولتراسوند
این غربالگری معمولا در سه ماهه اول، سه ماهه دوم (بین هفته 18 تا 20) و سه ماهه سوم حاملگی تجویز میشود. در این شیوه با استفاده از امواج صوتی با فرکانس بالا، تصاویر اندام داخلی جنین برای پزشک قابل رؤیت خواهد شد. تکنیکهای مورد استفاده در این روش، تصاویر دو بُعدی یا سه بُعدی را با وضوح بالا فراهم میکنند.
اسکن اولتراسوند، از طریق شکم و هم واژینال (اوایل بارداری) قابل اجرا بوده و کاملا ایمن است. در میان انواع غربالگری در بارداری از این روش برای بررسی رشد طبیعی، رفتار و فعالیت جنین، اندازه گیری طول دهانه رحم، تعیین تاریخ زایمان و... استفاده میشود. -
اکوکاردیوگرافی
اگر در سونوگرافی وجود ناهنجاری در قلب مشاهده شود یا پزشک احتمال وجود نقص مادرزادی در قلب را بالا بداند، لازم است اکوکاردیوگرافی انجام شود. این روش میتواند مشکلات قلبی در جنین را با وضوح بالا و با استفاده از امواج فرا صوت تشخیص دهد. مگر موارد پیچیده که تنها بعد از تولد و رشد کامل جنین، قابل تشخیص هستند. اکوی قلب جنین معمولا بین هفته 18 تا 22 قابل انجام است. -
غربالگری AFP
در این غربالگری سطح پروتئین AFP در خون مادر مورد ارزیابی قرار میگیرد. AFP توسط کبد جنین تولید شده و معمولا در مایع آمنیوتیک (مایعی که جنینی را احاطه کرده است) وجود دارد. این پروتئین از طریق جفت وارد خون مادر میشود؛ به همین دلیل، با گرفتن نمونه خون از مادر، قابل اندازهگیری است.
میزان غیر طبیعی آن میتواند نشان دهنده مواردی مانند: ناهنجاریهای کروموزومی، نقص در دیواره شکم جنین و... باشد. زمان ایدهآل برای انجام آن بین هفته 16 تا 18 ( در سه ماهه دوم) است. -
غربالگری استریول
استریول (Estriol) را از طریق نمونه خون یا ادرار مادر مورد بررسی قرار میدهند. این هورمونی است که توسط جفت تولید میشود. در صورت غیر طبیعی بودن، هشداری مبنی بر وجود مشکل در سلامت جنین است. این تست را در هفته 16 تا 18 انجام دهید. -
غربالگری اینهیبین
اینهیبین (Inhibin)، از هورمونهای تولید شده توسط جفت است و با گرفتن تست خون از مادر قابل اندازهگیری است. سطح غیر طبیعی آن نشان دهنده این است که باید سلامت جنین را با روشهایی از انواع غربالگری در بارداری که دقت بالاتری دارند، بررسی کرد. بهترین زمان انجام این تست، بین هفته 16 تا 18 حاملگیست. -
غربالگری DNA آزاد جنین
در غربالگری DNA آزاد یا بدون سلول، نمونهای از خون مادر برای بررسی DNA جنین استفاده میشود. در واقع، مقداری از DNA جنین، از طریق جفت به خون مادر راه پیدا میکند؛ بنابراین، میتوان از این روش برای بررسی اختلالات کروموزومی و ژنتیکی بهره برد. انجام این روش بعد از هفته دهم حاملگی امکانپذیر است. -
تست گلوکز
آزمایش گلوکز، یکی دیگر از انواع غربالگری در بارداریست. این تست که با گرفتن نمونه خون از مادر انجام میشود، احتمال وجود دیابت بارداری را مورد ارزیابی قرار میدهد. در حقیقت، سطح قند خون مادر را اندازهگیری میکند. بهتر است این غربالگری را بین هفتههای 24 تا 28 انجام دهید. در صورت غیر طبیعی بودن نتایج، دادن تست تحمل گلوکز ضروری است. -
غربالگری عفونت استرپتوكوک گروه B
در غربالگری عفونت استرپتوكوک گروه B، عفونت باکتریایی GBS که در دستگاه تناسلی تحتانی (واژن) قرار دارد، بررسی میشود. وجود این عفونت در حاملگی باعث عفونت شدید بافت جفت، زایمان زودرس، عفونت پس از زایمان و... میشود و حتی نوزاد را هنگام تولد به دلیل تماس با واژن مادر، به بیماریهایی مانند مننژیت مبتلا میکند؛ از این رو، انجام غربالگری GBS در هفتههای 35 تا 37 (سه ماهه سوم) ضروریست.
-
-
انواع روشهای تهاجمی غربالگری در بارداری
در شیوههای تهاجمی، غربالگری بیشتر جنبه تشخیصی دارد؛ به همین دلیل با برداشتن یک نمونه از سلولهای جنین تلاش میشود، مشکل اصلی ریشهیابی و سپس رفع گردد؛ بنابراین، در میان انواع غربالگری در بارداری، ممکن است با خطرات و عوارضی همراه باشند. پزشک قبل از انجام هر یک از آنها اطلاعات لازم را در اختیارتان قرار خواهد داد.
مهمترین آنها عبارتند از:-
آمنیوسنتز
در غربالگری آمنیوسنتز، نمونه کوچکی از مایع آمنیوتیک -که جنین در آن قرار گرفته دارد-، با استفاده از یک سوزن نازک و بلند گرفته میشود. با بررسی مایع آمنیوتیک میتوان اختلالات کروموزومی و نقص لوله عصبی را تشخیص داد. بهترین زمان انجام آن، که از دقیقترین انواع غربالگری در بارداری است، بین هفته 15 تا 20 میباشد.
این غربالگری به جنینهای با احتمال بالای ابتلا به اختلالات کروموزومی و زنان باردار بالای 35 سال توصیه میشود. اگر در سوابق خانوادگی شما موارد ابتلا به بیماریهای ژنتیکی وجود داشته باشد، آمنیوسنتز میتواند سایر نواقص و اختلالات ژنتیکی را نیز ارزیابی کند؛ به شرطی که امکانات آزمایشگاهی اجازه این کار را بدهند. -
نمونه برداری از پرزهای کوریونی
نمونه برداری از پرزهای کوریونی یا CVS، با برداشتن قسمت کوچکی از بافت جنین، وجود اختلالات کروموزومی و برخی ناهنجاریهای ژنتیکی جنین را بررسی کرده و تشخیص میدهد. معمولا نمونه گیری از طریق شکم یا دهانه واژن انجام میشود. برخلاف آمنیوسنتز، CVS نمیتواند در مورد نقص لوله عصبی اطلاعاتی ارائه دهد. زمان طلایی برای انجام آن، بین هفته 10 تا 13 حاملگی است. -
نمونه برداری از خون بند ناف
در این روش که برای تشخیص ناهنجاریهای ژنتیکی و کوروموزمی کاربرد دارد، از طریق پوست، نمونه کوچکی از خون جنین، از بند نافش گرفته میشود. غربالگری PUBS بعد از هفته هفدهم حاملگی قابل اجراست؛ البته، اگر نتایج حاصل از آمنیوسنتز و CVS نتوانند اطلاعات لازم را در اختیار پزشک قرار دهند.
-
انجام آزمایشهای غربالگری در بارداری به چه کسانی توصیه میشود؟

با مراجعه به پزشک متخصص زنان و زایمان، وی ابتدا سابقه پزشکی و خانوادگی شما را مورد بررسی قرار میدهد. در حقیقت، این اطلاعات به وی کمک میکند تا میزان ریسک بارداری را تخمین بزند؛ برای مثال، در صورتی که به بیماری خاصی مبتلا هستید یا داروی خاصی مصرف میکنید، لزوم انجام یکی از انواع غربالگری در بارداری برای شما افزایش پیدا میکند.
اگر همه زنان پیش از شروع حاملگی، دستورالعملها و مراقبتهای لازم و پیشگیرانه را انجام دهند، قطعا این 9 ماه حیاتی را در ایمنی و آرامش بیشتری سپری خواهند کرد. به هر حال، اگر بعد از بارداری به پزشک مراجعه میکنید و یکی یا چند مورد از شرایط زیر را دارید، حتما باید تحت غربالگری قرار بگیرید:
- سابقه سقط مکرر جنین
- مصرف نوشیدنیهای الکلی
- خطر وجود اختلالات کروموزمی
- حامله شدن در سن 35 سال و بالاتر
- استعمال یکی از انواع دخانیات (سیگار، قلیان و...)
- ابتلا به بیماریهای خاص مانند تیروئید، دیابت و...
- حاملگی از طریق تکنیکهای آزمایشگاهی مانند IVF
- سابقه وجود بیماریهای ارثی و ژنتیکی در خانواده و یا فرزندان قبلی
- مشاهده موارد مشکوک در سونوگرافی یا آزمایش خونِ سه ماهه اول حاملگی
- مصرف داروهای خاص در طول حاملگی مانند داروهای مسکن، آنتی بیوتیک، ضد آکنه و...
هزینه انجام انواع روشهای غربالگری در بارداری چقدر است؟
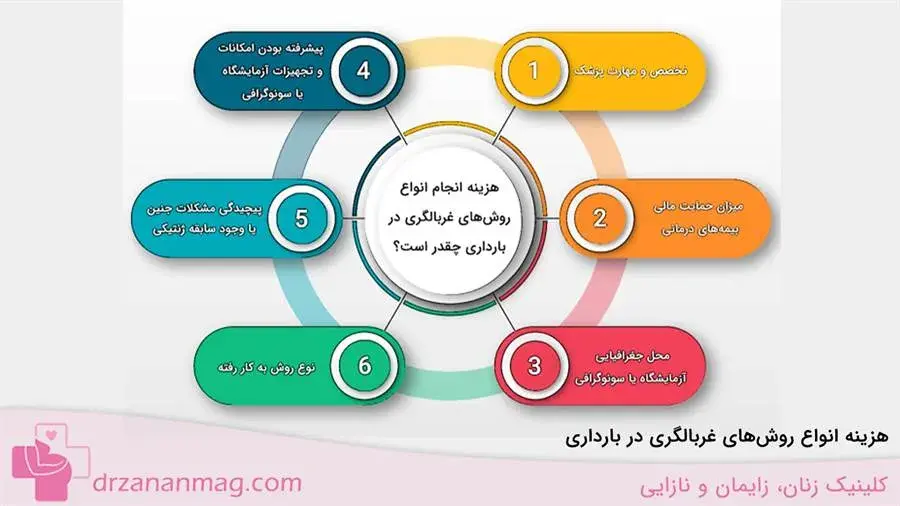
متنوع بودن روشهای غربالگری در حاملگی، تعیین هزینهای مشخص را برای آنها غیرممکن میکند. در حقیقت، صرف نظر از تکنیک به کار رفته، عوامل متعددی در تعیین قیمت انواع غربالگری در بارداری نقش دارند، از جمله:
- تخصص و مهارت پزشک
- میزان حمایت مالی بیمههای درمانی
- محل جغرافیایی کلینیک، آزمایشگاه یا مرکز سونوگرافی
- پیشرفته بودن امکانات و تجهیزات کلینیک، آزمایشگاه یا مرکز سونوگرافی
- پیچیدگی مشکلات جنین یا وجود سابقه ژنتیکی خانوادگی در فرد تحت غربالگری
- نوع روش به کار رفته (روشهای تهاجمی معمولا گرانتر از شیوههای غیر تهاجمی هستند.)
آیا نتایج آزمایشهای غربالگری در بارداری قطعی هستند؟
دقت هر یک از انواع غربالگری در بارداری از موردی به مورد دیگر متفاوت است؛ با این حال، نمیتوان قطعیت 100% را برای آنها در نظر گرفت (البته بجز در روشهای تهاجمی). از طرفی، به دلیل پیچیدگی شرایط برخی جنینها، امکان تشخیص ناهنجاری قبل از تولد میسر نیست.
فراموش نکنید، هر غربالگری باید در زمان مناسب خود، انجام شود. به عبارت دیگر، غربالگریهای سه ماهه دوم را نمیتوان در سه ماهه اول انجام داد یا برعکس؛ در واقع، نتایجی که از این روشها خارج از بازه زمانی تعیین شده به دست میآید، فاقد اعتبار لازم هستند. از طرفی، زنانی که در ماههای اول اقدام به بررسی و پایش سلامت جنین خود میکنند، فرصت کافی برای رفع مشکلات جنین و پیشگیری از سقط او را در اختیار خواهند داشت.
سؤالات متداول
-
در صورت رضایتبخش نبودن نتایح غربالگری سه ماهه اول چه اتفاقی میافتد؟
در این موارد بهتر است یک مشاوره ژنتیک داشته باشید؛ پزشک با مطلع کردن شما از جزئیات روند درمان، از روشهای تشخیصی دقیقتر مانند آمنیوسنتز یا CVS استفاده خواهد کرد. -
چه اختلالات ژنتیکی قبل از تولد قابل تشخیص هستند؟
دیستروفی عضلانی دوشن، هموفیلی A، بیماری سلول داسی شکل، بیماری کلیه پلیکیستیک، تالاسمی، تای ساکس و فیبروز سیستیک را میتوان با استفاده از انواع غربالگری در بارداری تشخیص داد. -
آیا آمنیوسنتز در همه موارد قابل انجام است؟
محل قرار گیری جفت و جنین، میزان مایع آمنیوتیک یا آناتومی بدن مادر میتوانند اجرای این غربالگری را ناممکن کند. -
آماده شدن نتایج نمونه برداری از پرزهای کوریونی چقدر طول میکشد؟
نتایج این تکنیک معمولاً 10 روز تا دو هفته با توجه به مهارت و تجهیزات آزمایشگاه قابل ارائه هستند. -
در چه مواردی CVS ممنوع است؟
در صورت ابتلا به بیماریهای مقاربتی مانند سوزاک یا ابتلا به عفونت واژن، نمونه برداری از پرزهای کوریونی ممنوع است. در چند قلوها نیز گاهی به علت موقعیت حساس قرار گیری جنینها و جفتها اجرای این روش امکانپذیر نیست. -
اگر غربالگریهای تشخیصی نشان دهنده وجود بیماری در جنین باشد، چه کنم؟
پزشک با ارائه مشاوره تخصصی اطلاعات لازم را به شما خواهد داد تا آگاهانه در مورد ادامه یا ختم حاملگی تصمیم گیری کنید. -
اسکن 20 هفتهای چه کاربردی دارد؟
این غربالگری در هفته 18 تا 21 قابل انجام است و اطلاعاتی درباره رشد جنین و وضعیت او ارائه میدهد. -
بهترین زمان برای غربالگری سندرم داون، پاتائو و ادواردز چه وقتی است؟
بین هفتههای یازده تا چهاردهم انجام این پیمایش توصیه میشود. زنانی که غربالگری سه ماهه اول و دوم را به ترتیب و به صورت منظم انجام میدهند، نتایج قطعیتری در خصوص ابتلای جنین به این اختلالات کروموزومی دریافت خواهند کرد. -
چه زمانی برای بررسی ابتلای جنین به تالاسمی اقدام کنم؟
در اولین فرصت و قبل از هفته دهم حاملگی، بهترین زمان انجام غربالگری سلول داسی شکل و تالاسمی است. -
آیا انجام غربالگری اجباری است؟
خیر؛ این یک تصمیم کاملا شخصی است. اما در مواردی که شرایطی مانند مصرف داروهای خاص، بیماری دیابت، سابقه خانوادگی ابتلا به اختلالات مادرزادی و... وجود داشته باشد، انجام آنها مهم و ضروری است.